Καλέστε μας
Υπνική Άπνοια Συμπτώματα και Θεραπεία

Όλα όσα πρέπει να γνωρίζετε για την υπνική άπνοια
Τι είναι η υπνική άπνοια;
Οι σχετιζόμενες με τον ύπνο αναπνευστικές διαταραχές αποτελούν μια διαγνωστική κατηγορία που συμπεριλαμβάνει αποφρακτικά φαινόμενα μεταξύ των οποίων είναι το πρωτογενές ροχαλητό, το σύνδρομο αντίστασης του ανώτερου αναπνευστικού, και η αποφρακτική άπνοια ύπνου.
Η υπνική άπνοια ή σωστότερα το σύνδρομο της άπνοιας στον ύπνο (ΣΑΥ), ή σύνδρομο αποφρακτικής άπνοιας στον ύπνο (ΣΑΑΥ), είναι μια διαταραχή της αναπνοής όπου περιορίζεται ή διακόπτεται η ροή του αέρα (άπνοια) κατά την διάρκεια του ύπνου και συμβαίνει ανάμεσα σε έντονα επεισόδια ροχαλητού.
Η διάρκεια αυτών των επεισοδίων μπορεί να είναι 10-15 δευτερόλεπτα, συχνά και ακόμη περισσότερο.
Είναι μια σοβαρή και αρκετά συχνή διαταραχή, δυνητικά απειλητική ακόμη και για την ζωή των ασθενών που πάσχουν από αυτή, αφορά όλες τις ηλικίες και των δύο φύλων, συχνότερα όμως τους άνδρες μετά την ηλικία των 40 ετών.
Η εκτίμηση της γενικής επίπτωσή της στον πληθυσμό πιστεύεται ότι είναι περίπου 14% για τους άνδρες και 5% για τις γυναίκες ενώ τα ποσοστά διαφέρουν σημαντικά ανάμεσα στις διάφορες επιδημιολογικές μελέτες, κυρίως λόγω των διαφορετικών κριτηρίων ορισμού του συνδρόμου.
Τα ποσοστά αυξάνουν σε συγκεκριμένες πληθυσμιακές ομάδες όπως στους παχύσαρκους ασθενείς και στους ασθενείς με ιστορικό αγγειακού εγκεφαλικού επεισοδίου.
Γενικότερα, θεωρείται ότι τα παραπάνω ποσοστά υποεκτιμούν την πραγματική συχνότητα του συνδρόμου που πιστεύεται ότι είναι σημαντικά υψηλότερη στον γενικό πληθυσμό, όπου συχνά παραμένει αδιάγνωστη, τόσο στους ενήλικες όσο και κυρίως στα παιδιά. Τα πραγματικά ποσοστά εκτιμάται ότι αγγίζουν το 40% για τους άνδρες και το 25% για τις γυναίκες για τις ηλικίες 30-70 ετών.
Υπνική άπνοια - αιτια
Η αποφρακτική υπνική άπνοια είναι το αποτέλεσμα της αυξημένης τάσης (αντίστασης) των αεραγωγών του ανώτερου αναπνευστικού συστήματος να συρρικνώνονται και να κλείνουν (collapse). Αυτή η τάση για συρρίκνωση και κλείσιμο των αεραγωγών επηρεάζεται από τον μειωμένο μυϊκό τόνο κατά την διάρκεια του ύπνου.
Η αναπνευστική προσπάθεια αυξάνεται προκειμένου να διατηρηθεί η ροή του αέρα διαμέσου των αεραγωγών, συνοδευόμενη από σχετική αύξηση του διοξειδίου του άνθρακα του αίματος (υπερκαπνία) και πτώση του οξυγόνου (υποξαιμία).
Η αυξημένη προσπάθεια του ασθενούς να αναπνεύσει προκαλεί μικροαφυπνίσεις του εγκεφάλου, το οποίο με την σειρά του αυξάνει τον τόνο του συμπαθητικού συστήματος και οδηγεί σε ταχυκαρδία, αυξημένη αρτηριακή πίεση και τάση για άλλες καρδιακές αρρυθμίες.
Οι μικροαφυπνίσεις του εγκεφάλου έχουν σαν αποτέλεσμα να αποκαθίσταται η διαβατότητα των αεραγωγών και να επανέρχεται η φυσιολογική αναπνοή αλλά έχουν και σαν παρενέργεια την καταστροφή της μικροαρχιτεκτονικής του ύπνου.
Με άλλα λόγια διαταράσσονται οι φάσεις που πρέπει να έχει ένας φυσιολογικός ύπνος για να είναι αποτελεσματικός.
Η αποκατάσταση της φυσιολογικής αναπνοής έχει σαν συνέπεια την επαναφορά του ύπνου σε φυσιολογικά επίπεδα, πράγμα που πυροδοτεί εκ νέου την συρρίκνωση και το κλείσιμο των αεραγωγών.
Αυτός ο κύκλος της διακοπής και αποκατάστασης της αναπνοής είναι δυνατόν να συμβαίνει πολλές φορές μέσα σε μια ώρα και καθ’όλη την διάρκεια του ύπνου του ασθενούς.
Ο ασθενής μεταπίπτει απότομα από τον “βαθύ” στον “ελαφρύ” ύπνο, μια κατάσταση που καθιστά την συνολική λειτουργία του ύπνου ανεπαρκή.
Η αποφρακτική υπνική άπνοια είναι πολύπλοκη, κάτι που ενισχύεται ακόμη περισσότερο από την πολυπαραγοντική της αιτιολογία όπως είναι οι κρανιοπροσωπικές δομές, ο νευρομυϊκός τόνος και άλλοι σχετικοί παράγοντες.
Η τάση των ανώτερων αεραγωγών να συρρικνωθούν και εν τέλει να κλείσουν επηρεάζεται από τις ορμονικές διακυμάνσεις (πχ στην εγκυμοσύνη ή την εμμηνόπαυση), την παχυσαρκία, τις μετακινήσεις των υγρών του σώματος μεταξύ ημέρας και νύχτας και από γενετικούς προδιαθεσικούς παράγοντες που επιδρούν στην κρανιοπροσωπική ανατομία.
Η βαρύτητα της αποφρακτικής υπνικής άπνοιας διαφέρει σημαντικά ανάμεσα στους πάσχοντες ασθενείς και αυτή η ετερογένεια έχει σαν αποτέλεσμα διαφοροποιήσεις στην θεραπευτική αντιμετώπιση και την ανταπόκριση του ασθενούς.
Η βαρύτητα του συνδρόμου αποφρακτικής υπνικής άπνοιας εκτιμάται σε ένα αρκετά αξιόπιστο βαθμό από τον αριθμό των επεισοδίων άπνοιας–υπόπνοιας που συμβαίνουν ανά ώρα κατά τη διάρκεια του ύπνου.
- Μέχρι 5 επεισόδια ανά ώρα, εφόσον δεν υπάρχουν και συνοδά κλινικά συμπτώματα, θεωρείται ότι δεν υπάρχει σύνδρομο αποφρακτικής άπνοιας
- 5 – 15 επεισόδια ανά ώρα, θεωρείται ήπιου βαθμού σύνδρομο άπνοιας.
- 15 – 30 επεισόδια ανά ώρα, αξιολογείται ως μετρίου βαθμού.
- 30 ή περισσότερα επεισόδια ανά ώρα, στοιχειοθετούν σοβαρού βαθμού σύνδρομο άπνοιας.
Το προφίλ των ασθενών με υπνική απνοια - συμπτωματα
Ασθενείς με συγκεκριμένα χαρακτηριστικά φαίνεται ότι έχουν μεγαλύτερη προδιάθεση για αποφρακτική υπνική άπνοια.
Οι προδιαθεσικοί παράγοντες για την ανάπτυξη του συνδρόμου στους ενήλικες συμπεριλαμβάνουν την παχυσαρκία (εκφραζόμενη ως δείκτης μάζας σώματος και περίμετρος λαιμού), την εμμηνόπαυση, το φύλο (άνδρες) και την αύξηση της ηλικίας.
Γενετικές επιδράσεις στην κρανιοπροσωπική μορφολογία οδηγούν σε υψηλότερα ποσοστά αποφρακτικής άπνοιας ύπνου σε ορισμένες εθνότητες, όπως επίσης και τα αντίστοιχα κρανιοπροσωπικά σύνδρομα.
Κρανιοπροσωπικά χαρακτηριστικά που προδιαθέτουν σε αποφρακτική υπνική άπνοια περιλαμβάνουν την υπογναθία της κάτω γνάθου, το μακρόστενο πρόσωπο δολιχοκεφαλικού τύπου, η στενή και βαθιά υπερώα, η αυξημένη γωνία της κάτω γνάθου, η πρόσθια ανεωγμένη δήξη, η υποπλασία του μέσου τριτημορίου του προσώπου και η χαμηλή θέση του υοειδούς οστού.
Επίσης ανατομικές παρεκκλίσεις του ανώτερου αεραγωγού ( υπετροφικές αμυγδαλές ή ανατομικές ανωμαλίες της ρινός) είναι δυνατόν να συμβάλλουν επίσης στην ανάπτυξη του συνδρόμου.
Συχνά η αποφρακτική άπνοια αναφέρεται ως “νόσος των παχύσαρκων”. Ενώ η επίπτωσή της στους παχύσαρκους είναι σημαντικά αυξημένη δεν αποκλείεται και λεπτόσωμα άτομα να έχουν άλλους προδιαθεσικούς παράγοντες που είναι ικανοί να πυροδοτήσουν την ανάπτυξη του συνδρόμου.
Τα συμπτώματα της υπνικής άπνοιας διακρίνονται σε αυτά που εκδηλώνονται ταυτόχρονα με το φαινόμενο, δηλαδή στον ύπνο και σε αυτά που εμφανίζει ο ασθενής κατά τη διάρκεια της ημέρας
Ποιά είναι τα συμπτώματα κατά τον ύπνο;
- Έντονο ροχαλητό, κατά κανόνα επιδεινούμενο με την πάροδο των ετών. Επίσης, ροχαλητό που αποδιοργανώνει τον ύπνο του ασθενούς και που δεν σταματά σε πλάγια θέση πρέπει να ελεγχθεί γιατί ίσως υποκρύπτει αποφρακτική υπνική άπνοια.
Είναι χαρακτηριστικό ότι η πιο αξιόπιστη πηγή της εκτίμησης του ροχαλητού είναι η μαρτυρία του/της συντρόφου που αφενός μεν ενοχλείται από αυτό και δεν μπορεί να κοιμηθεί αλλά είναι και σε θέση να εκτιμήσει την εξέλιξη της πορείας του ροχαλητού σε βάθος χρόνου.
- Συχνές και απότομες αφυπνίσεις, πολλές φορές με αίσθημα πνιγμού ή διακοπές της αναπνοής ανάμεσα σε έντονα επεισόδια ροχαλητού. Πολλές φορές ο ύπνος διαταράσσεται τόσο που δεν είναι εφικτό να επανέλθει στα φυσιολογικά του επίπεδα.
- Πολύ ανήσυχος ύπνος σε συνδυασμό με απότομες κινήσεις των άκρων, κυρίως των κάτω.
- Οι συχνές αφυπνίσεις για ούρηση μπορεί να αποτελούν σύμπτωμα της αποφρακτικής υπνικής άπνοιας, όμως θα πρέπει να ελεγχθούν προσεκτικά στους άνδρες γιατί μπορεί να υποδηλώνουν και υπερτροφία του προστάτη αδένα.
Ποιά είναι τα συμπτώματα της υπνικής άπνοιας κατά την διάρκεια της ημέρας;
- Πρωϊνοί πονοκέφαλοι.
- Αίσθημα κατά το πρωϊνό ξύπνημα ότι ο ύπνος δεν ήταν αρκετός ή αποτελεσματικός. Συχνά οι ασθενείς παραπονούνται ότι δεν ξυπνούν φρέσκοι και ξεκούραστοι.
- Έντονη κόπωση και υπνηλία κατά την διάρκεια της ημέρας, ακόμη και σε δραστηριότητες που θα έπρεπε να κρατούν τον ασθενή σε εγρήγορση. Το σύμπτωμα αυτό είναι πολύ χαρακτηριστικό και ιδιαίτερο επικίνδυνο αφού μπορεί να προκαλέσει σοβαρά ατυχήματα τόσο σε οδηγούς αυτοκινήτων όσο και σε χειριστές βαρέων μηχανημάτων όταν αποκοιμηθούν κατά την διάρκεια της οδήγησης ή της εργασίας τους.
- Διαταραχές της πνευματικής λειτουργίας (πχ. διάσπαση προσοχής και αδυναμία συγκέντρωσης), του συναισθήματος (μελαγχολία, κατάθλιψη κλπ) και της σεξουαλικής λειτουργίας. Τα παραπάνω αποτελούν πιθανά συμπτώματα του συνδρόμου όμως θα πρέπει να αποκλειστεί ότι δεν συνυπάρχει (και) άλλο αίτιο.
- Συννοσηρότητες που δεν αντιμετωπίζονται ικανοποιητικά με την ενδεδειγμένη θεραπεία όπως σακχαρώδης διαβήτης τύπου ΙΙ, αρτηριακή υπέρταση και παχυσαρκία.
Άπνοια στον ύπνο και καρδιαγγειακά νοσήματα
Τα δεδομένα από μεγάλες επιδημιολογικές μελέτες οι οποίες βρίσκονται ακόμη σε εξέλιξη σχεδόν μία εικοσαετία (Winsconsin Sleep Cohort κα) δείχνουν την πολύ στενή συσχέτιση τις αποφρακτικής υπνικής άπνοιας με μια σειρά καρδιαγγειακών νοσημάτων.
Για κάποια μάλιστα από αυτά όπως την αρτηριακή υπέρταση, η άπνοια ύπνου αποτελεί ανεξάρτητο παράγοντα κινδύνου για την ανάπτυξή της.
Το 50% περίπου των ασθενών με άπνοια εμφανίζει υπέρταση ενώ στο 30% των υπερτασικών συνυπάρχει κάποιας μορφής άπνοια. Θεραπεία των απνοιών μπορεί να οδηγήσει σε έλεγχο της αρτηριακής υπέρτασης και μάλιστα της ανθεκτικής, δηλαδή αυτής που δεν ανταποκρίνεται σε τριπλό σχήμα φαρμάκων.
Άλλα καρδιαγγειακά νοσήματα που σχετίζονται στενά με την υπνική άπνοια είναι η στεφανιαία νόσος, η πνευμονική υπέρταση, το αγγειακό εγκεφαλικό επεισόδιο, διαφόρων ειδών διαταραχές του καρδιακού ρυθμού (αρρυθμίες) και η καρδιακή ανεπάρκεια.
Η τελευταία μάλιστα, μπορεί να είναι όχι μόνο το αποτέλεσμα της υπνικής άπνοιας μεταξύ άλλων αιτιοπαθογενετικών παραγόντων, αλλά και μια από τις αιτίες της.
Οξυγονο στον υπνο
Οι άπνοιες κατά την διάρκεια του ύπνου προκαλούν υποξυγοναιμία και κατακράτηση διοξειδίου του άνθρακα που με την σειρά τους επηρεάζουν το αυτόνομο νευρικό σύστημα και την αιμοδυναμική κατάσταση του ασθενούς.
Η παγιοποίηση αυτής κατάστασης σε χρόνια βάση οδηγεί σε χρόνια καρδιαγγειακά νοσήματα ενώ οξέα νυχτερινά καρδιαγγειακά επεισόδια είναι δυνατόν να προκληθούν λόγω οξείας υποξυγοναιμίας.
Η ενεργοποίηση του συμπαθητικού συστήματος που προκαλείται στην ανωτέρω κατάσταση είναι δυνατόν να παραμείνει και κατά τη διάρκεια της ημέρας, έστω και αν οι συνθήκες οξυγόνωσης εξομαλυνθούν.
Το αποτέλεσμα είναι αύξηση του τόνου των περιφερικών αγγείων και του καρδιακού ρυθμού.
Οι αποφρακτικές άπνοιες λόγω της σύγκλεισης του φάρυγγα χαρακτηρίζονται από έντονη αναπνευστική προσπάθεια, η οποία προκαλεί μεγάλη μείωση της ενδοθωρακικής πίεσης. Έτσι, οδηγεί σε αύξηση της διατοιχωματικής πίεσης της αριστερής κοιλίας (διαφορά μεταξύ ενδοκαρδιακής πίεσης και ενδοθωρακικής πίεσης) και, κατά συνέπεια, του μεταφορτίου. Παράλληλα, προκαλείται αύξηση της φλεβικής επαναφοράς, με συνακόλουθη διάταση της δεξιάς κοιλίας και μετατόπιση του μεσοκοιλιακού διαφράγματος προς τα αριστερά.
Η μείωση του προφορτίου, σε συνδυασμό με την αύξηση του μεταφορτίου της αριστερής κοιλίας, οδηγεί σε μείωση του όγκου παλμού.
Υπνική άπνοια - κινδυνοι
Η μη θεραπευμένη άπνοια στον ύπνο μπορεί να έχει σοβαρές συνέπειες τόσο για τον ίδιο τον ασθενή όσο και για το κοινωνικό σύνολο. Η σοβαρή υπνηλία που προκαλεί κατά την διάρκεια της ημέρας μπορεί να είναι αιτία σοβαρών τροχαίων ατυχημάτων και κακής ποιότητας ζωής.
Η διάσπαση προσοχής, η απώλεια συγκέντρωσης, η ευερεθιστότητα και οι ψυχολογικές διαταραχές οδηγούν σε μειωμένη ακαδημαϊκή και επαγγελματική απόδοση.
Η χρόνια διακοπτόμενη υποξαιμία και ο αυξημένος τόνος του συμπαθητικού πυροδοτούν μηχανισμούς συστηματικής φλεγμονής, η οποία με την σειρά της οδηγεί σε ενδοθηλιακή δυσλειτουργία, μεταβολική δυσλειτουργία και τελικά επιπτώσεις στα ζωτικά όργανα.
Η παρατεταμένη και μη θεραπευμένη άπνοια στον ύπνο αυξάνει τον κίνδυνο αντοχής στην ινσουλίνη, στεφανιαίας νόσου και εμφράγματος του μυοκαρδίου, αρτηριακής υπέρτασης, πνευμονικής υπέρτασης, ενώ η καρδιακή ανεπάρκεια, τα αγγειακά εγκεφαλικά επεισόδια, οι καρδιακές αρρυθμίες και ο αιφνίδιος θάνατος συνδέονται άμεσα με το σύνδρομο αυτό.
Κεντρικη απνοια
Στην κεντρική άπνοια κατά τον ύπνο (Central sleep apnea-CSA) οι αεραγωγοί δεν είναι μπλοκαρισμένοι, όπως συμβαίνει στην αποφρακτική άπνοια, αλλά ο εγκέφαλος αποτυγχάνει να ενεργοποιήσει τους μυς να αναπνεύσουν λόγω της αστάθειας στο αναπνευστικό κέντρο ελέγχου.
Η αναπνοή του ασθενούς μειώνεται αισθητά ή και σταματά τελείως, συνήθως για 10 έως 30 δευτερόλεπτα, είτε κατά διαστήματα είτε σε κύκλους με συγκεκριμένο μοτίβο (αναπνοή “Cheyne–Stokes”). Σε ασθενείς με βαριά καρδιακή ανεπάρκεια, αυτό το μοτίβο προκαλείται από μη φυσιολογική σηματοδότηση από τον εγκέφαλο και γι αυτό είναι και η συχνότερη αιτία κεντρικής άπνοιας.
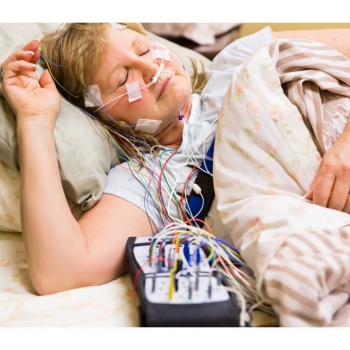
Διαγνωση για την υπνική άπνοια - Τι είναι η Μελέτη Ύπνου;
Η διαγνωστική επιβεβαίωση της αποφρακτικής άπνοιας στον ύπνο γίνεται από ειδικό ιατρό ύπνου, συνήθως πνευμονολόγο. Η απολύτως ενδεδειγμένη μέθοδος για να τεθεί η διάγνωση είναι να υποβληθεί ο υποψήφιος ασθενής σε πολυκαταγραφική μελέτη ύπνου (PSG ή polysomnography) για μια ολόκληρη νύχτα εντός ειδικού εργαστηρίου, συνήθως σε νοσοκομείο, και υπό την επίβλεψη εξειδικευμένου προσωπικού.
Εναλλακτικά μπορεί να διεξαχθεί και δοκιμασία μελέτης ύπνου εκτός εργαστηρίου για κατάλληλα επιλεγμένους ασθενείς. Μία διαδεδομένη παραλλαγή της τελευταίας είναι η δοκιμασία άπνοιας ύπνου στο σπίτι (home sleep apnea testing - HSAT).
H υπό παρακολούθηση πολυκαταγραφική μελέτη ύπνου περιλαμβάνει τουλάχιστον 7 κανάλια καταγραφής: ηλεκτροεγκεφαλογράφημα, καταγραφή του ύπνου, καταγραφή της ροής του αέρα διαμέσου του στόματος και της μύτης, καταγραφή του ροχαλητού, μέτρηση κορεσμού της αιμοσφαιρίνης, καταγραφή της προσπάθειας αναπνοής διαμέσου των κινήσεων του θώρακα και της κοιλιάς, ηλεκτροκαρδιογράφημα και καταγραφή των κινήσεων των άκρων, κυρίως των ποδιών.
Η ανάλυση αυτών των μελετών είναι μια σύνθετη και πολύπλοκη διαδικασία που μπορεί να γίνει μόνο από τον ειδικό ιατρό ύπνου και που θα οδηγήσει στην ολοκληρωμένη διάγνωση και στην συνέχεια στην ενδεδειγμένη θεραπεία.
Η πολυκαταγραφική μελέτη ύπνου όμως είναι μια δαπανηρή εξέταση και δεν είναι δυνατόν όλοι οι πιθανοί ασθενείς με υπνική άπνοια στον ύπνο να υποβληθούν σε αυτή την εξέταση.
Συνεπώς είναι απαραίτητη η λήψη ενός καλού ιστορικού, η χρήση εξειδικευμένων διαγνωστικών ερωτηματολογίων (STOP-Bang, Epworth Sleepiness Scale κα) και μια ενδελεχής κλινική εξέταση των πιθανών ασθενών από όλους τους θεράποντες που εμπλέκονται στην διάγνωση του συνδρόμου αποφρακτικής άπνοιας, όπως παθολόγοι, πνευμονολόγοι, καρδιολόγοι αλλά και γενικοί ή ειδικοί οδοντίατροι, πχ ορθοδοντικοί. Η συχνή παρακολούθηση των ασθενών από τους τελευταίους αλλά και η εξοικείωσή τους με τις κρανιοπροσωπικές δομές και την λειτουργία τους, τους επιτρέπει να ανιχνεύσουν τους ασθενείς με πιθανό σύνδρομο άπνοιας και να τους παραπέμψουν στον ειδικό ιατρό ύπνου για περαιτέρω διερεύνηση.
Θεραπεία
Υπνικη απνοια υπνου αντιμετωπιση και θεραπεία
Η αποφρακτική άπνοια ύπνου καθώς και άλλες σχετιζόμενες με τον ύπνο αναπνευστικές διαταραχές προκειμένου να αντιμετωπιστούν απαιτείται η ενδελεχής διάγνωσή τους από ειδικευμένο στις διαταραχές ύπνου ιατρό (πχ πνευμονολόγο). Ο ρόλος άλλων ιατρικών ή οδοντιατρικών ειδικοτήτων (πχ ορθοδοντικού) σε αυτή την αντιμετώπιση είναι επικουρικός και σε καμία περίπτωση διαγνωστικός. Ο αρμόδιος ειδικός ιατρός ύπνου είναι αυτός που θα αποφασίσει την κατάλληλη θεραπευτική αγωγή που ταιριάζει στον κάθε ασθενή. Αν και εφόσον αυτός αποφασίσει ότι ο ενδεδειγμένος μηχανισμός για την αντιμετώπιση της υπνικής άπνοιας είναι μια ενδοστοματική ορθοδοντική συσκευή για την προολίσθηση της κάτω γνάθου, τότε ο ορθοδοντικός αναλαμβάνει αυτή την κατασκευή και την ρύθμιση της συσκευής, την παρακολούθηση της αποτελεσματικότητας της και την πορεία της θεραπείας πάντοτε σε συνεργασία με τον θεράποντα ειδικό ιατρό ύπνου.
Η θεραπεία θετικής πίεσης αεραγωγών (positive airway pressure therapy, PAP) είναι η θεραπευτική μέθοδος εκλογής για το σύνδρομο αποφρακτικής υπνικής άπνοιας στον ύπνο στους ενήλικες. Η θεραπεία PAP λειτουργεί ως “αναπνευστικός νάρθηκας” που διατηρεί την διαβατότητα των ανώτερων αναπνευστικών οδών σε φυσιολογικά επίπεδα. Αυτό επιτυγχάνεται με την χρήση ειδικής συσκευής η οποία διαμέσου μάσκας που καλύπτει την μύτη ή/και το στόμα χορηγεί αέρα είτε υπό συνεχή και σταθερή θετική πίεση στο ανώτερο αναπνευστικό σύστημα (CPAP), είτε αέρα υπό θετική πίεση δύο επιπέδων (BPAP), είτε αέρα υπό πίεση που αυτορυθμίζεται από την συσκευή (APAP). Η θεραπεία PAP μπορεί να βελτιώσει δραστικά τα συμπτώματα κατά τη διάρκεια της ημέρας που σχετίζονται με την αποφρακτική άπνοια ύπνου όπως την μείωση της απόδοσης σε πνευματική εργασία, την ημερήσια κόπωση, πιθανή διαταραχή του συναισθήματος όπως μελαγχολία ή και κατάθλιψη σε βαρύτερες περιπτώσεις, σεξουαλική δυσλειτουργία χωρίς άλλο οργανικό υπόβαθρο, καθώς και την υπνηλία (αντικειμενική και υποκειμενική).
Ειδικά οι σοβαρές περιπτώσεις με περισσότερα από 30 επεισόδια άπνοιας/υπόπνοιας ανά ώρα αναμένεται να έχουν θεαματική βελτίωση με την θεραπεία PAP. Το μειονέκτημα της θεραπείας PAP όπως προκύπτει και από επιδημιολογικές μελέτες είναι η μειωμένη συνεργασία των ασθενών αφού τα σχετικά ποσοστά των χρηστών μάσκας που εγκαταλείπουν την χρήση της κυμαίνονται από 29-83%. Παράγοντες που επηρεάζουν αυτή την τήρηση του θεραπευτικού πρωτοκόλλου κατά τη διάρκεια του ύπνου είναι η βαρύτητα του συνδρόμου, η εφαρμογή της μάσκας, η υποστήριξη του/της συντρόφου και άλλες κοινωνικές και ψυχολογικές επιρροές.
Άλλες θεραπευτικές επιλογές είναι η “φυσική θεραπεία” ή “θεραπεία θέσης”, δηλαδή η αλλαγή στην θέση του σώματος του ασθενούς κατά τον ύπνο. Πολύ συχνά είναι δυνατόν τα επεισόδια άπνοιας-υπόπνοιας όπως και η βαρύτητά τους να αυξηθούν ανάλογα με τη στάση του σώματος και κυρίως κατά την ύπτια θέση. Αυτό οφείλεται στο ότι σε ύπτια θέση η κάτω γνάθος έλκεται προς τα πίσω από την βαρύτητα και τους μυς και αποφράσσει την αεροφόρο οδό. Με την αλλαγή αυτής της θέσης και εξαναγκάζοντας τον ασθενή να κοιμάται στο πλάι μπορεί τα επεισόδια να μειωθούν δραστικά. Αυτό επιτυγχάνεται με την τοποθέτηση ενός αντικειμένου (όπως πχ μιας μπάλας του τένις ακινητοποιημένης σε μια μπλούζα ή στην πυτζάμα) στην πλάτη του ασθενούς.
Επίσης η απώλεια βάρους για μεγάλο χρονικό διάστημα είναι δυνατόν από μόνη της να μειώσει δραστικά την βαρύτητα του συνδρόμου και και να το εξαλείψει εντελώς. Η ρινική συμφόρηση και η αλλεργική ρινίτιδα που είναι δυνατόν να συμβάλλουν σημαντικά στο ροχαλητό και την άπνοια, αντιμετωπίζονται είτε με ρινικά στεροειδή ή άλλη φαρμακευτική αγωγή, ενώ για κάποιους ασθενής αποτελεί ένδειξη η χειρουργική της μύτης και του ρινικού διαφράγματος. Αυτή η επέμβαση αυξάνει την διαβατότητα της αεροφόρου οδού διαμέσου της μύτης και διευκολύνει τη χρήση της μάσκας στην θεραπεία PAP. Άλλες χειρουργικές επεμβάσεις που είναι δυνατόν να συμβάλλουν στην βελτίωση του συνδρόμου ή να διευκολύνουν την χρήση της μάσκας PAP είναι αυτές των μαλακών μορίων όπως αμυγδαλεκτομή, αδενοειδεκτομή ή και εκτομή του χαλινού της γλώσσας. Σε επιλεγμένες περιπτώσεις ασθενών με βαρύ σύνδρομο αποφρακτικής άπνοιας ύπνου η πολυεπίπεδη χειρουργική αντιμετώπιση που μπορεί να περιλαμβάνει την μύτη, την υπερώα, την κάτω γνάθο, το υοειδές οστό και τον γενειογλωσσικό μύ ή συνδυασμό κάποιων από αυτές τις ανατομικές δομές, είναι δυνατόν να δώσει μακροχρόνια λύση στο πρόβλημα, αντικαθιστώντας την χρήση της μάσκας PAP σε μόνιμη βάση ή τουλάχιστον για αρκετά χρόνια.
Πρόσφατα, η μέθοδος της διέγερσης του υπογλωσσίου νεύρου με ένα είδος “βηματοδότη” αντιμετωπίζει το πρόβλημα του νευρομυϊκού τόνου που υπάρχει στην αποφρακτική άπνοια ύπνου και αποτελεί μια πολλά υποσχόμενη θεραπεία για κάποιους ασθενείς.

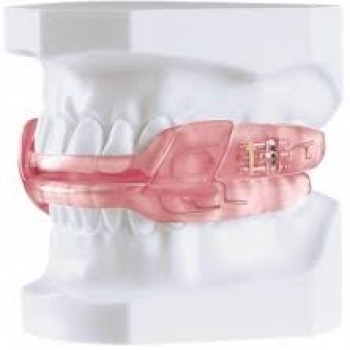
Υπνική άπνοια θεραπεια με ενδοστοματικούς μηχανισμούς
Οι ενδοστοματικές συσκευές που χρησιμοποιούνται ευρέως στην θεραπεία της αποφρακτικής άπνοιας ύπνου διακρίνονται σε δύο κατηγορίες: σε αυτές που προκαλούν προολίσθηση της κάτω γνάθου και στις συσκευές συγκράτησης της γλώσσας. Σκοπός τους είναι να συγκρατείται η κάτω γνάθος και οι μαλακοί ιστοί σε πρόσθια θέση ώστε να αυξάνεται η διάμετρος και άρα η διαβατότητα της αεροφόρου οδού στο επίπεδο του φάρυγγα (στοματοφάρυγγας). Υπάρχει εκτεταμένη βιβλιογραφία που υποστηρίζει την χρήση και την αποτελεσματικότητα αυτών των μηχανισμών σε ασθενείς με ήπιας και μέτριας βαρύτητας αποφρακτική άπνοια ύπνου. Επίσης, επειδή οι μηχανισμοί αυτοί είναι πολύ ευκολότερα ανεκτοί σε βάθος χρόνου από τους ασθενείς σε σχέση με την μάσκα PAP, είναι δυνατόν να προσφέρουν σημαντική βοήθεια και σε βαριά περιστατικά αποφρακτικής υπνικής άπνοιας που δεν είναι δυνατή η χρήση μάσκας. Είναι συνεπώς η θεραπεία εκλογής και σε ασθενείς που δεν μπορούν/επιθυμούν να χρησιμοποιήσουν την μάσκα PAP. Τα ποσοστά που αναφέρονται στην βιβλιογραφία για την πλήρη αποτελεσματικότητα αυτής της θεραπείας αγγίζουν το 70%.
Οι συσκευές αυτές είναι ως επι το πλείστον εξατομικευμένες και κατασκευάζονται μεμονωμένα για κάθε ασθενή με βάση τις ανατομικές του ιδιαιτερότητες, τις λειτουργικές ανάγκες του στοματογναθικού του συστήματος, την βαρύτητα της αποφρακτικής άπνοιας που παρουσιάζει και της κατάστασης των οδοντικών του φραγμών. Η κατασκευή τους γίνεται κατα κανόνα με την κάτω γνάθο στα ⅔ της μέγιστης δυνατής προολίσθησης της και μετά από μια περίοδο προσαρμογής του ασθενούς και αφού συνεκτιμηθούν η πορεία των συμπτωμάτων και η ποιότητα του ύπνου μετά την έναρξη της θεραπείας, γίνεται τιτλοποίηση (προσαρμογή) του μηχανισμού.
Στόχος είναι η μέγιστη ανακούφιση των συμπτωμάτων της υπνικής άπνοιας, η μείωση ή και η διακοπή του ροχαλητού αλλά και η άνεση του ασθενούς ώστε να μπορεί απρόσκοπτα να χρησιμοποιεί την συσκευή κατα τη διάρκεια του ύπνου. Εφόσον αυτοί οι στόχοι επιτευχθούν εξομαλύνονται και οι αντικειμενικοί δείκτες του συνδρόμου όπως ο δείκτης άπνοιας/υπόπνοιας (AHI) και ο κορεσμός του οξυγόνου στο αίμα. Συνιστάται η παρακολούθηση του ασθενούς κάθε 6 μήνες για τον πρώτο χρόνο της θεραπείας και μετά μια φορά ετησίως προκειμένου να εξασφαλιστεί η μέγιστη αποτελεσματικότητα του μηχανισμού και η καταγραφή τυχόν παρενεργειών στην σύγκλειση ή στο στοματογναθικό σύστημα (κυρίως στις κροταφογναθικές διαρθρώσεις και τους μασητηριους μύες).
Συμπτώματα Αποφρακτικής άπνοιας στον ύπνο στα παιδιά
Όπως και στην αποφρακτική άπνοια των ενηλίκων, έτσι και στα παιδιά, ο μειωμένος νευρομυϊκός τόνος της περιοχής είναι η αιτία της μειωμένης διαβατότητας του ανώτερου αναπνευστικού. Επιπλέον, η συχνή υπερπλασία των αδενοειδών εκβλαστήσεων και των αμυγδαλών που υπάρχει σε αυτή την ηλικία μαζί με αλλαγές στο μέγεθος του αεραγωγού που σχετίζονται με την ανάπτυξη μπορούν να επιδεινώσουν την πορεία του συνδρόμου στα παιδιά.
Ο κύκλος των αφυπνίσεων λόγω απνοιών, της επακόλουθης υποξαιμίας και υπερκαπνίας και στην συνέχεια η επάνοδος του φυσιολογικού ύπνου μέχρι να ξαναυπάρξει απόφραξη του αεραγωγού, που παρατηρείται στους ενήλικες, συμβαίνει και στα παιδιά και μάλιστα με σημαντικές επιπτώσεις.
Τα κυρίαρχα συμπτώματα άπνοιας στον ύπνο είναι εκτός του ροχαλητού, οι επιβεβαιωμένες άπνοιες, επεισόδια που προσομοιάζουν πνιγμό, λαχάνιασμα, ασυνήθιστη θέση που παίρνει το παιδί κατα την διάρκεια του ύπνου (όπως υπερέκταση του κεφαλιού και μάλιστα να κρέμεται εκτός των ορίων του κρεβατιού) και γενικότερα πολύ ανήσυχος ύπνος. Ακόμη, είναι δυνατόν κατά την διάρκεια της ημέρας τα παιδιά που πάσχουν από αποφρακτική άπνοια ύπνου να εμφανίζουν είτε υπνηλία είτε υπερδραστηριότητα.
Προδιαθεσικοί παράγοντες είναι η παχυσαρκία (δείκτης μάζας σώματος ΒΜΙ≥30), η υποπλασία της κάτω γνάθου, η στενή και βαθιά υπερώα, το επίμηκες και στενό σχήμα προσώπου, η πρόσθια ανεωγμένη δήξη και η υποπλασία του μέσου τριτημορίου του προσώπου. Όμως, μόνο η μορφολογία ή το βάρους του πιθανού ασθενούς δεν είναι διαγνωστικά κριτήρια και πρέπει πάντοτε να γίνεται συνεκτίμηση και του κλινικού ιστορικού. Επίσης κρανιοπροσωπικά ή άλλα σύνδρομα όπως Pierre Robin sequence, κρανιοσυνόστωση και σύνδρομο Down έχουν σημαντικά αυξημένα ποσοστά συνυπάρχουσας αποφρακτικής άπνοιας ύπνου.
Η διάγνωση τίθεται με πολυκαταγραφική μελέτη ύπνου, όπως και στους ενήλικες, και με καταγραφή των επιπέδων του CO2. Τα διαγνωστικά κριτήρια όμως είναι διαφορετικά από αυτά των ενηλίκων και μάλιστα ο ρόλος του ροχαλητού είναι πολύ σημαντικότερος από τους ενήλικες προκειμένου να διαγνωστεί ένα παιδί με αποφρακτική άπνοια ύπνου. Μελέτη ύπνου στο σπίτι δεν ενδείκνυται για ασθενείς μικρότερους των 18 ετών.
Η βαρύτητα του συνδρόμου στα παιδιά έχει διαφορετικά (πιο αυστηρά) κριτήρια σε σχέση με αυτά των ενηλίκων. Η συχνότητα δε που η αποφρακτική άπνοια ύπνου των παιδιών εμφανίζεται στον πληθυσμό ποικίλει ανάλογα με τις διάφορες επιδημιολογικές μελέτες από 1-4%. Επίσης, οι ραγδαίες μεταβολές που εμφανίζονται κατά την διάρκεια της ανάπτυξης προκαλούν επανεμφάνιση και διακοπή του συνδρόμου σε διάφορους χρόνους και χωρίς την συμβολή άλλων παραγόντων, εκτός ίσως κρανιοπροσωπικών συνδρόμων και της παχυσαρκίας.
Οι επιπτώσεις της αποφρακτικής άπνοιας ύπνου στα παιδιά μπορεί να είναι σοβαρές και περιλαμβάνουν διαταραχές της ανάπτυξης, τόσο της σωματικής όσο και της νοητικής με μειωμένη απόδοση στο σχολείο, προβλήματα συμπεριφοράς, καρδιαγγειακή δυσλειτουργία, επίμονο ροχαλητό και νυχτερινή ενούρηση. Αυτά με την σειρά τους, αν δεν αντιμετωπιστούν αποτελεσματικά, είναι δυνατόν να έχουν επιπτώσεις στην κοινωνικοποίηση του παιδιού και στις διαπροσωπικές του σχέσεις.
Υπάρχουν διάφορα είδη για σιδεράκια
Όπως
- Χρωματιστά Σιδεράκια για παιδιά
- Εσωτερικά σιδεράκια
- Αόρατα σιδεράκια
- Προσωρινά Μικροεμφυτευματα
Ο ρόλος του ορθοδοντικού στην διάγνωση της άπνοιας ύπνου
Ο ορθοδοντικός έρχεται σε επαφή με μεγάλο μέρους του παιδικού και εφηβικού πληθυσμού και μάλιστα όταν η ανάπτυξη βρίσκεται στην πιο ταχεία εξέλιξη της. Συνεπώς ο ρόλος του στην ανίχνευση τυχόν περιστατικών αποφρακτικής υπνικής άπνοιας και στην εκτίμηση της προδιάθεσης ή/και του κινδύνου να αναπτυχθεί το σύνδρομο είναι κομβικός.
Η λήψη λεπτομερούς ιατρικού και οδοντιατρικού ιστορικού, η κατάλληλη κλινική εξέταση και η καταγραφή της πορείας της ανάπτυξης καθώς η ύπαρξη παχυσαρκίας είναι αναγκαία για τον εντοπισμό πιθανών νεαρών ασθενών που πάσχουν από υπνική άπνοια. Είναι σημαντικό να τονιστεί ότι η αποφρακτική άπνοια ύπνου, ειδικά στον παιδικό πληθυσμό, είναι υποδιαγνωσμένη και συνεπώς όλοι οι πάροχοι υπηρεσιών υγείας πρέπει να είναι ενήμεροι για αυτό το σύνδρομο. Συνεπώς ο ορθοδοντικός, τόσο λόγω της κοντινότητας του πεδίου δράσης του με τον φάρυγγα όσο και λόγω της συννοσηρότητας που μπορεί να υπάρχει ανάμεσα στην άπνοια ύπνου και σε υποκείμενες διαταραχές του στοματογναθικού συστήματος και του κρανιοπροσωπικού συμπλέγματος, οφείλει να συμβάλλει στην ανίχνευση του συνδρόμου στον παιδιατρικό πληθυσμό. Είναι δε επιβεβλημένο, αν αναφερθεί ότι ο νεαρός ασθενής ροχαλίζει έντονα ή για μεγάλα χρονικά διαστήματα, να γίνει περαιτέρω διερεύνηση.
Διάφανα Αόρατα Σιδεράκια
Θεραπεία της παιδιατρικής αποφρακτικής άπνοιας ύπνου
Η αντιμετώπιση της αποφρακτικής άπνοιας ύπνου στα παιδιά διαφέρει δραματικά σε σχέση με αυτή των ενηλίκων. Αν υπάρχει υπερτροφία των αμυγδαλών και των αδενοειδών εκβλαστήσεων η θεραπεία εκλογής είναι η χειρουργική αφαίρεσή τους. Φαρμακευτική αγωγή για την μείωση των ρινικών μαλακών ιστών είναι επίσης μια θεραπευτική εναλλακτική καθώς επίσης και η μείωση του σωματικού βάρους. Η θεραπεία με μάσκα PAP στους ανήλικους ασθενείς είναι σπάνια, όμως σε σοβαρές περιπτώσεις μπορεί να χρησιμοποιηθεί, πάντα όμως συνυπολογίζοντας τυχόν αρνητικές επιδράσεις που μπορεί να έχει η μακροχρόνια χρήση της στην ανάπτυξη του κρανιοπροσωπικού συμπλέγματος.
Συγκεκριμένες ορθοδοντικές παρεμβάσεις όπως η διεύρυνση της υπερώας για την διόρθωση της οπίσθιας σταυροειδούς σύγκλεισης και η προολίσθηση της κάτω γνάθου προκειμένου να μειωθεί η οριζόντια πρόταξη και να βελτιωθεί η οριζόντια σχέση των γνάθων είναι δυνατόν να συμβάλλουν στην βελτίωση τόσο των υποκειμενικών συμπτωμάτων του συνδρόμου αποφρακτικής άπνοιας όσο και στις αντικειμενικές μετρήσεις όπως ο δείκτης άπνοιας/υπόπνοιας (AHI). Όμως, τα παραπάνω δοκιμασμένα και αποτελεσματικά θεραπευτικά πρωτόκολλα δεν συνίσταται να εφαρμόζονται μόνο για την θεραπεία της άπνοιας αν δεν συνυπάρχουν και οι αντίστοιχες ορθοδοντικές διαταραχές. 